フランクフルトでの皮膚がんの早期発見と治療
ドイツでは毎年20万人以上の人々が、光線性角化症、基底細胞癌、扁平上皮癌、メラノーマなどの様々な皮膚癌と診断されており、最も一般的な腫瘍疾患となっています。 朗報は、白人も黒人も皮膚がんは早期に診断されればよく治るということです。
皮膚癌の早期発見とタイムリーな治療のために、フランクフルトの当院では、ダーモスコピーやコンピューターソフトを含むデジタルダーモスコピーによる定期的な検査をお勧めしています。 私たちの専門知識と最新の診断ツールを組み合わせることで、病理学的変化の検出精度が格段に向上し、タイムリーで優しく安全な治療が保証されます。
個人のリスクプロファイルに基づいて、予防間隔を個別に設定することが重要です。 場合によっては、より頻繁な検診が必要になることもあります。 皮膚がんは若い人にも起こりうるため、定期的な皮膚がん検診は特に重要です。 特に、肌の色が明るい、ほくろが多い、日頃から日光浴をしている、家族歴がある、などが該当します。
ですから、早めにフランクフルトの皮膚科に予約を入れておいても損はありません。
皮膚がんはどのようにして発見できますか?
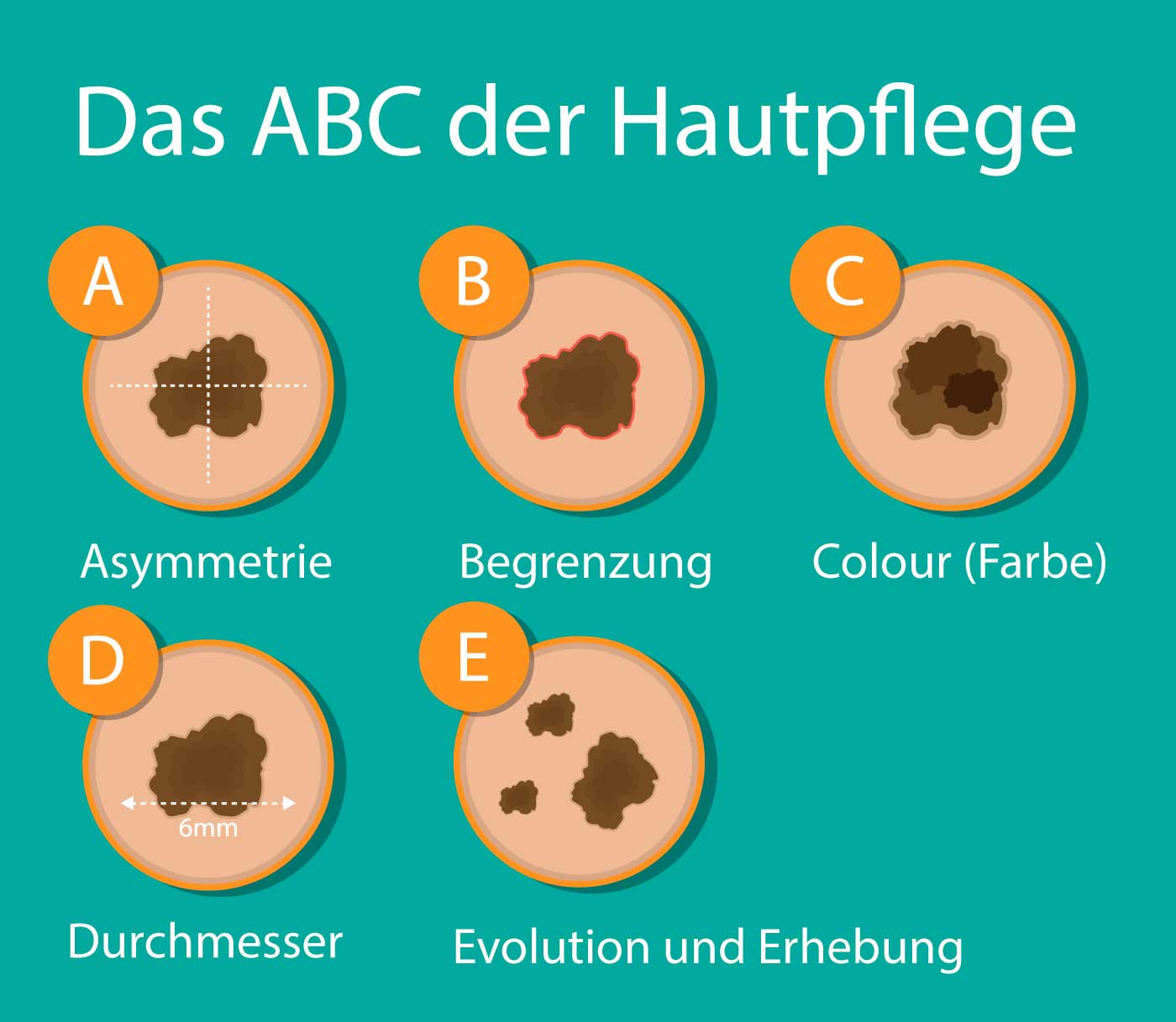
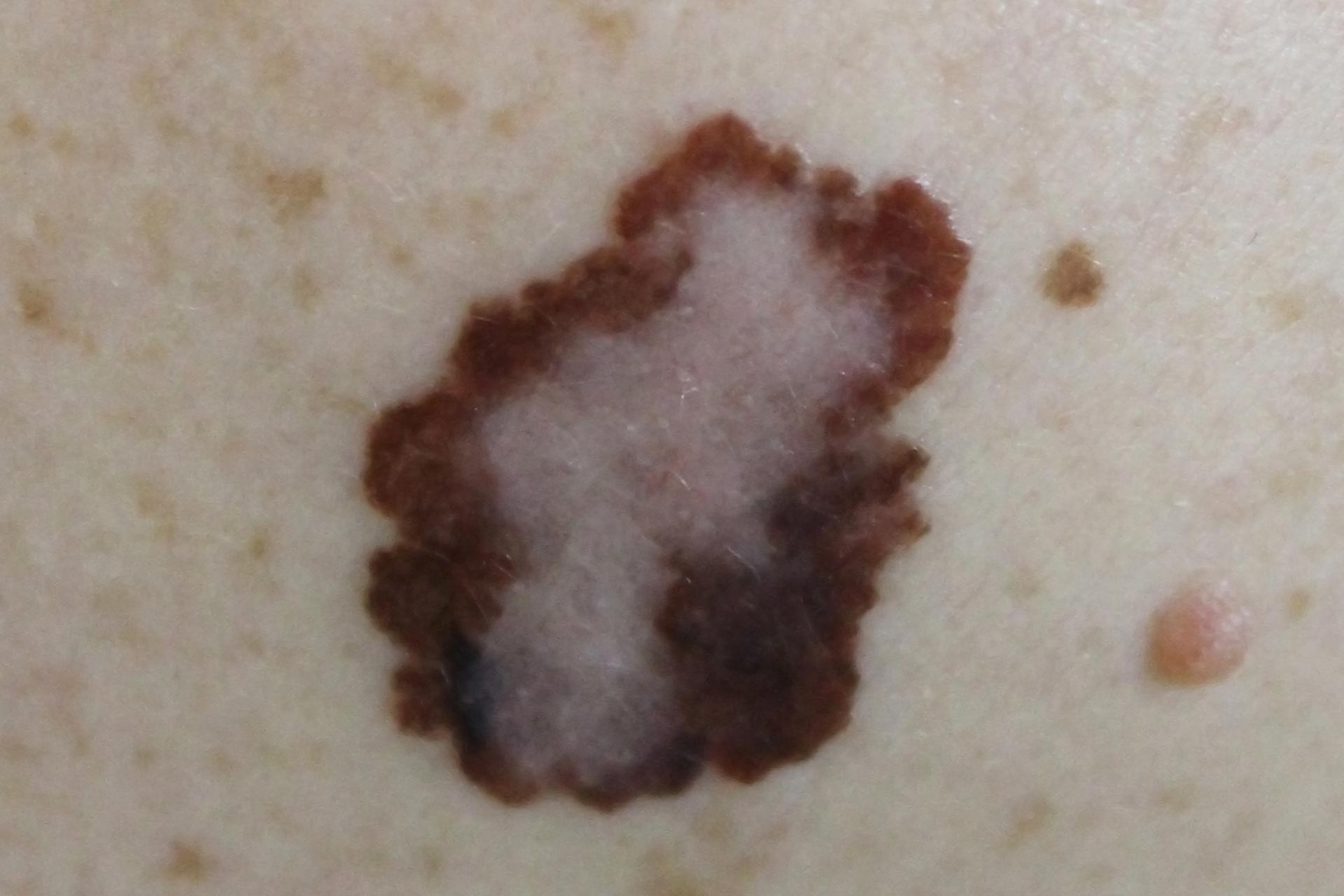
ABCDEFルールは、目立つほくろの大まかな評価や自己検診、皮膚がんの早期発見に有用なガイドラインです:
- 非対称性:色素沈着したホクロの形が不規則であったり、縁がギザギザしていたりします。
- 境界:色素沈着したホクロの縁がぼやけたり、はっきりしない状態。
- 色:特に濃い黒色。
- 直径:直径0.5cm以上の色素斑。
- 進化と隆起:色素性ほくろは急速に成長し、皮膚の高さより突出します。
- 家族性集簇:近親者にメラノーマの症例がありますか?
黒色腫ではこれらの基準がすべて存在する場合もありますが、まったく存在しない場合もあることに注意することが重要です。 これらのルールは、あくまでも素人のためのガイドです。 正確な診断には、(デジタル)ダーモスコピーを用いた徹底的な診察が必要です。 フランクフルトの皮膚科では、皮膚がんが疑われる場合、最善のアドバイスとサポートを提供します。
皮膚がんの種類
皮膚がんは皮膚の腫瘍疾患です。 メラノーマ、基底細胞癌、扁平上皮癌、光線性角化症などです。
当院の皮膚科専門医チームは、様々な種類の皮膚がんの治療において豊富な経験を有しています。当院では、外科的治療と非外科的治療の両方の選択肢を提供し、治療過程を通して患者様の全人的ケアを重視しています。
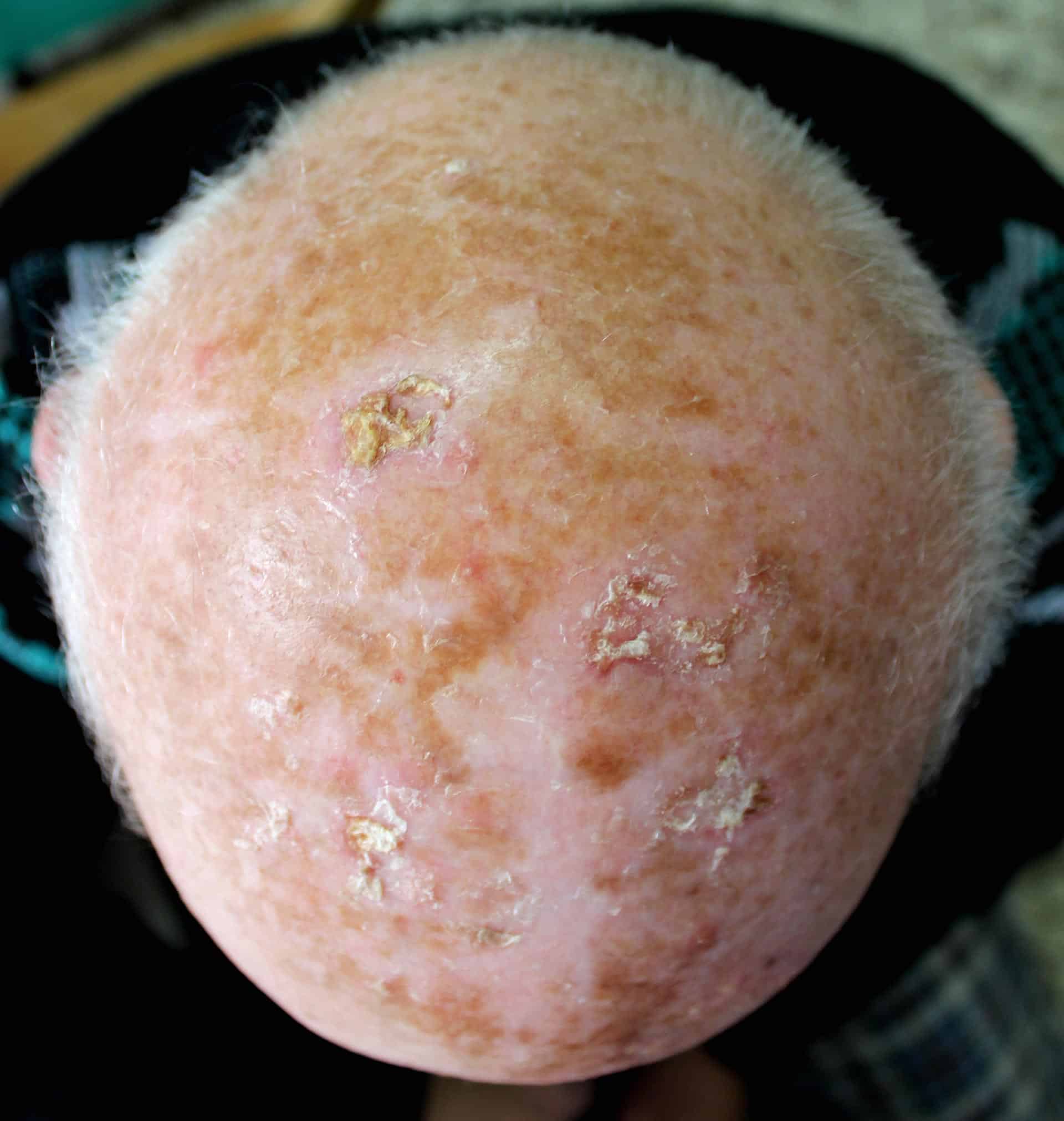
光線性角化症
繰り返し、短期間、長時間にわたって集中的に日光を浴びると、ヒトでは光線性角化症(白色皮膚がんの前駆症状)を引き起こす可能性があります。 明るい色の肌の人は、顔、頭皮、耳、首、下腕、下腿など、慢性的に日光にさらされている部位で特に光線性角化症の影響を受けます。
未治療の光線性角化症は、5~10年以内に白色皮膚がんの一種である扁平上皮がんに発展する可能性があります。 光線力学的療法(PDT)と組み合わせたレーザー治療が、光線性角化症に対する効果的で穏やかな皮膚がん治療です。
この治療法では、まず患部をレーザーで前処理した後、光増感剤(5-アミノレブリン酸)を塗布します。 この後、赤色光を照射し、皮膚の光化学プロセスを誘発し、前がん病変を特異的に破壊します。 この革新的な治療オプションは、光線性角化症の治療に効果的なソリューションを提供し、白色皮膚がんの発症リスクを低減します。 皮膚科S3のガイドラインによると、この治療法は、長期持続性と美容的効果の両面から、光線性角化症に対する最良の治療法です。
基底細胞癌(基底細胞癌)
基底細胞癌(BCC)は「白い皮膚癌」とも呼ばれ、皮膚の腫瘍疾患の中で最も一般的なもので、ドイツだけでも毎年約10万人の患者が罹患しています。
BCC発症の危険因子には、過度の紫外線暴露や、肌質、性別、特定の症候群などの遺伝的素因があります。 基底細胞がんは多くの場合、局所浸潤性に増殖するため、1つの部位に限られますが、皮膚の奥深くまで広がる可能性があります。
BCCの診断には、皮膚全体の総合的な検査が必要です。 皮膚鏡検査は臨床診断の精度を高めるのに役立ちます。
基底細胞癌の転移は世界的にも絶対的に稀ですが、局所再発のリスクが高いため、治療後は定期的な経過観察が推奨されます。 基底細胞がん摘出後2年間は、3ヵ月ごとに検診を行います。 その後、6ヵ月ごとに経過観察が行われます。
小さい基底細胞がんや光線力学的角化症(上記参照)は、レーザーと光線力学的療法の組み合わせで、瘢痕を残すことなく穏やかに治療することができます。 より大きな基底細胞がんは外科的に切除され、顕微鏡下で管理されます。
扁平上皮癌(脊髄腫-白色皮膚癌)
扁平上皮癌は脊椎癌としても知られ、白色皮膚癌の侵攻型である。 この皮膚変化は通常、人生6年目以降の人に発生し、特に頭部や四肢のような光を強く浴びる部位に発生する。
深刻な危険は、皮膚の深さと幅が急速に大きくなることにあります。 したがって、扁平上皮がんは外科的に切除し、その後組織学的所見を調べる必要があります。 リンパ管や血管を介した転移はまれです。
脊髄腫摘出後の最初の2年間は、AWMFのガイドラインに従って、転移のリスクが低~中程度の患者は6カ月ごと、リスクの高い患者は3カ月ごとに経過観察を行います。 これにより、再発(腫瘍の再発)の早期発見と治療が可能になります。
2年間の無再発期間の後、AWMFのガイドラインに従って、転移リスクの低い患者には年1回、リスクの高い患者には6ヵ月ごとにフォローアップ検査を実施します。
特に厚い扁平上皮癌(6mm以上)については、排出リンパ管の定期的な超音波検査も推奨される。 4年後には、さらなる検診がカスタマイズされ、遅くとも2年ごとに実施される。
メラノーマ
黒色皮膚がんとしても知られるメラノーマは、皮膚の黒い色素細胞であるメラノサイトから発生する腫瘍で、皮膚がんの中でも最も危険なものです。 ほくろには、新しくできるもの(de novo)と、既存のほくろから発生するものがあります。
ドイツでは毎年約3万人がメラノーマと診断されています。 メラノーマを治療せずに放置すると、リンパ系や血管を介して体内に転移する可能性があります。
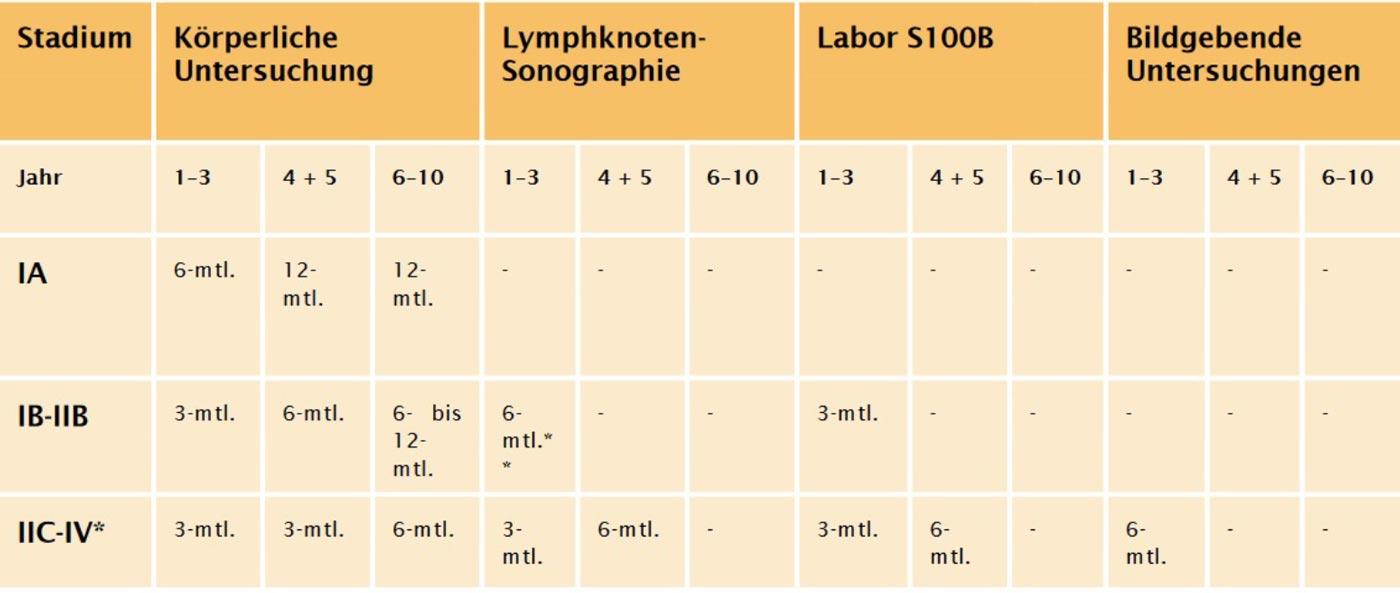
皮膚癌の早期発見のために、私たちはフランクフルトの診療所において、反射光皮膚鏡検査とデジタル皮膚癌検診に加え、専門知識を駆使しています。 これらの手段により、メラノーマを早期に発見し、3D手術で治療することができます。 その後、病期にもよりますが、定期的な経過観察が非常に重要です。
経過観察にかかわらず、疑わしい皮膚の変化がないか、リンパ節やリンパ管を触診していないか、定期的に注意深く皮膚や体を観察することが大切です。 皮膚に目立つシミがあるかどうかわからない場合は、遠慮なくフランクフルトの皮膚科にご相談ください。 皮膚がんの疑いが少しでもあれば、お気軽にご相談ください。
皮膚がんのアフターケア フランクフルト
皮膚がん治療が成功した後、メラノーマの再発の可能性を早期に発見し治療するためには、定期的な経過観察が最も重要です。
当院の皮膚科専門医チームは、メラノーマの病期と患者さんそれぞれの危険因子に基づき、個別のフォローアップ検査を推奨しています。 これらの検査には、臨床検査、反射光皮膚鏡検査、必要に応じて超音波検査などの画像検査が含まれます。